
ඔබ කුමන වයසක පසුවුණත්, කාන්තාවක් විදියට ෆයිබ්රොයිඩ් ගැන දැනුවත් වීම ඉතාම වැදගත්. ඔබට හෝ ඔබේ සමීපතමයෙකුට මේ තත්ත්වයට මුහුණ දෙන්න වුණොත් මේ කරුණු කාරණා දැනගෙන සිටීම බොහෝ ප්රයෝජනවත් වේවි.
මොනවද මේ ෆයිබ්රොයිඩ්?
ෆයිබ්රොයිඩ් යනු කාන්තාවන්ගේ ගර්භාෂයේ හට ගන්නා පිළිකා නොවන ගෙඩි වර්ගයක්. මෙය ඉතා සුලභ තත්ත්වයක් වන අතර බොහෝ කාන්තාවන් තමන්ට ෆයිබ්රොයිඩ් තිබෙන බව දන්නෙ නැහැ. මෙම ගර්භාෂ ගෙඩි හානිකර නැතත් ඇතැම් අවස්ථා වලදී ඉතාමත් පීඩාකාරී තත්ත්ව ඇති කරනවා. මෙය පිළිකාවක් වීමේ අවදානම 0.5% – 1%ක් තරම් අවමයි.
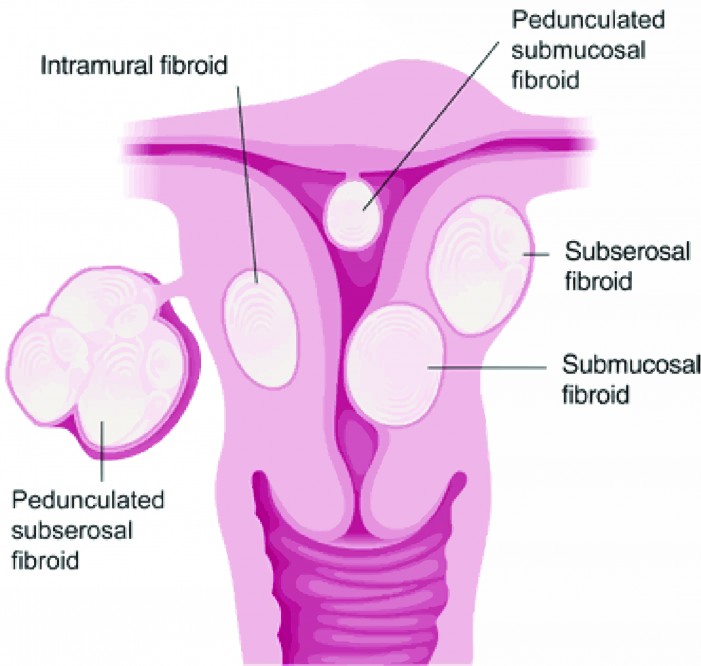
ගර්භාෂය තුළ හටගන්නා ෆයිබ්රොයිඩ් වර්ග (www.fibroid.com)
අවදානම වැඩි කාටද?
අවුරුදු 15ත් 50ත් අතර ඕනෑම වයසක පසුවන කාන්තාවකට ෆයිබ්රොයිඩ් වැළඳෙන්න පුළුවන්. ඒ අතරින් වැඩි අවදානමක් තියෙන්නෙ අධිකව තරබාරු කාන්තාවන්ට, දරුවන් නැති කාන්තාවන්ට, හෝ දරුවන් ප්රමාණය අඩු කාන්තාවන්ට (විශේෂයෙන්ම එක් දරුවෙක් පමණක් සිටින කාන්තාවන්ට)යි.
ෆයිබ්රොයිඩ් හැදෙන්නෙ ඇයි?
මෙයට නිශ්චිත හේතුවක් සොයාගෙන නැහැ. සාමාන්යයෙන් ෆයිබ්රොයිඩ කාන්තාවකගේ ඊස්ටජන් හෝමෝනයේ ක්රියාකාරිත්වය මත වර්ධනය වෙනවා. වයස අවුරුදු 50 පමණ වනවිට ආර්තවහරණය සිදු වීමත් සමඟ ඊස්ට්රජන් හෝර්මෝනයේ ක්රියාකාරීත්වය අඩාල වීම නිසා ඉන්පසු ෆයිබ්රොයිඩ් හටගැනීමේ අවදානමක් නැහැ. ඒ වගේම පවුලේ කිසියම් කාන්තාවකට මෙම තත්ත්වය තිබෙනවා නම්, ඇගේ පවුලේ අනෙක් කාන්තාවන්ටත්, ගර්භණී කාන්තාවන්ගේ ඊස්ට්රජන් සහ ප්රොජෙස්ටෙරෝන් මට්ටම ඉහළ නිසා ඔවුන්ටත් ෆයිබ්රොයිඩ් ඇති වීමේ සම්භාවිතාව වැඩියි.

ඇතැම් අවස්ථා වල ෆයිබ්රොයිඩ් වේදනාකාරී වෙනවා. (www.rd.com)
ගර්භාෂ ගෙඩි හෙවත් ෆයිබ්රොයිඩ්
ගර්භාෂයේ පිටත බිත්තිය, ගර්භාෂයේ ඇතුළත බිත්තිය, ගර්භාෂය ඇතුළත ඇති ආවරණය, සහ ගැබ්ගෙලෙහි ෆයිබ්රොයිඩ් ඇති විය හැකියි. ඉතා කුඩා ප්රමාණයේ සිට මුළු උදර කුහරයම වසාගන්නා විශාල ගෙඩි දක්වා මේවායේ ප්රමාණය වෙනස් වෙනවා. බොහෝවිට එකවර ෆයිබ්රොයිඩ් එකකට වැඩි සංඛ්යාවක් හටගන්නවා. ඒවා පිහිටි ස්ථානය, සංඛ්යාව, සහ ප්රමාණය අනුව ඇති වන රෝග ලක්ෂණත් විවිධයි.
බොහෝ දෙනෙක්ට පිහිටන්නේ සෙන්ටිමීටරයකටත් වඩා කුඩා, කිසිදු හානියක් නැති ෆයිබ්රොයිඩ් වර්ගයි. ෆයිබ්රොයිඩවල විශාලත්වය සෙන්ටිමීටර් 5 ඉක්මවා ඇත්නම් වැඩිදුර ප්රතිකාර සඳහා යොමුවිය යුතුයි. ෆයිබ්රොයිඩ් විශාල සංඛ්යාවක් පොකුරු ලෙස පිහිටා ඇති විට ගර්භාෂයේ අධික රුධිර සංසරණයක් ඇතිවිය හැකියි.
ගර්භාෂයේ පිටත බිත්තියේ ඇතිවන ෆයිබ්රොයිඩ් ඉතා විශාල වනතෙක් කිසිදු රෝග ලක්ෂණයක් පෙන්නුම් කරන්නේ නැහැ. ඇතැම් කාන්තාවන් ඉතා විශාල ෆයිබ්රොයිඩ් කුසේ තබාගෙන ගැටළුවකින් තොරව කල් ගෙවනවා. මෙම වර්ගයේ ෆයිබ්රොයිඩ හඳුනාගත හැකි වන්නේ ස්කෑන් පරීක්ෂණයකින් පමණයි.
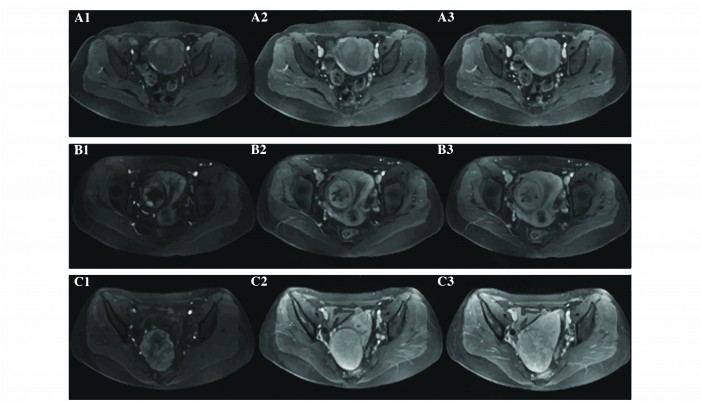
ස්කෑන් ඡායාරූපයකින් පෙනෙන අයුරු (www.spandidos-publications.com)
ගර්භාෂ කුහරය ඇතුළට ෆයිබ්රොයිඩ් නෙරා ඇති අවස්ථාවල අධිකව රුධිර වහනය සිදුවෙනවා. එවිට සංසේචිත ඩිම්බයක් ගරභාෂයේ තැන්පත් වීමේ දුෂ්කරතා ඇති වීම නිසා දරු පිළිසිඳගැනීමකට බාධා ඇති වෙනවා. ෆයිබ්රොයිඩ් ගර්භාෂය ඇතුළත පිහිටා ඇතිවිට එහි විශාලත්වය මත ඔසප් වීමේදී වේදනාවක් සමඟ අධික රුධිර වහනයක් ද සිදුවිය හැකියි.
ෆයිබ්රොයිඩ් සහ දරු පිළිසිඳ ගැනීම්
ෆයිබ්රොයිඩ් නිසා ගබ්සාවීම් සිදුවිය හැකියි. දිගටම ගබ්සාවීම් සිදුවන විට ස්කෑන් පරීක්ෂණයකින් එයට හේතුව ෆයිබ්රොයිඩ් දැයි පරීක්ෂා කළ යුතුයි. ෆයිබ්රොයිඩ් සමඟ දරු පිළිසිඳගැනීමකදී ඒ සඳහා ප්රතිකාර කිරීමට සිදුවෙන්නේ ප්රසූතියෙන් පසුයි. එවන් තත්ත්වයකදී පසු-ප්රසව රක්තපාතය ඇතිවී මවගේ ජීවිතය අවදානමකට ලක්වීමටද පුළුවන්. ගර්භාෂයේ පහළ කොටසේ ෆයිබ්රොයිඩ් පිහිටා තිබුණොත් සිසේරියන් සැත්කමකින් දරු ප්රසූතිය කළ යුතුයි. නමුත් ක්රමවත්ව පවුල් සංවිධාන පෙති පාවිච්චි කරන කාන්තාවන්ට මේ රෝගය වැළඳීමේ අවදානම සාපේක්ෂව අඩුයි.
රෝග ලක්ෂණ
ෆයිබ්රොයිඩ් වැළඳුණු 50%ක් කාන්තාවන් කිසිදු රෝග ලක්ෂණයක් පෙන්වන්නේ නැහැ. ඉතිරි 50% යම් යම් රෝග ලක්ෂණ පෙන්වනවා.
- ආර්ථව සමයේදී රුධිර වහනය අධික වීම.
- ආර්ථව සමයේදී රුධිරය කැටි ලෙස පිටවීම.
- යටිබඩේ ඇතිවන වේදනාව.
- කොන්දේ වේදනාව
- වැඩි වාර ගණනක් මුත්රා පිටවීම
ගර්භාෂ ගෙඩි ඇතිබව දැනගත් පසු
යම්කිසි කාන්තාවකට ඉහත සඳහන් රෝග ලක්ෂණ තිබෙනවා නම් හැකි ඉක්මණින් ප්රසව හා නාරිවේද වෛද්යවරයෙක් ලවා පරීක්ෂා කරගැනීම කළ යුතුයි. වෛද්ය පරීක්ෂණයකින් රෝගය තහවුරු වුණොත් ඉන්පසු සුදුසු වෛද්ය ප්රතිකාරයකට යොමු වීම ඉතාමත් වැදගත්.
රෝග ලක්ෂණ ඇති බව දැනගත් වහාම වෛද්ය උපදෙස් ලබා ගත යුතුයි. (www.fibroid.com.au)
රෝගය හඳුනාගැනීම
වෛද්ය උපදෙස් අනුව MRI පරීක්ෂණයක් මඟින් ෆයිබ්රොයිඩ් හඳුනාගත හැකියි. නමුත් බොහෝ විට සිදුවන්නේ වෙනත් රෝගයක් සඳහා ස්කෑන් පරීක්ෂණ සිදුකරන විට ෆයිබ්රොයිඩ් ඇතිබව දැනගැනීමයි.
ෆයිබ්රොයිඩ් වැළඳී ඇති බව තහවුරු වීමෙන් පසුවත් එය නොසලකා හැරියොත් රෝගය නරක අතට හැරෙනවා. එවිට උදරය ඉදිරියට නෙරා ඒම, යටිබඩේ ඇතිවන අධික වේදනාව, වළලුකර පහළ කොටස ඉදිමීම, නහර ගැට ගැසීම, මුත්රා කිරීමේ, සහ මළපහ කිරීමේ අපහසුතා ඇති විය හැකියි.
ප්රතිකාර
රෝග ලක්ෂණ නොපෙන්වන ෆයිබ්රොයිඩ් සඳහා කිසිදු ප්රතිකාරයක් අවශ්ය නැහැ. නමුත් රෝග ලක්ෂණ පෙන්වන අවස්ථාවලදී නොපමාව ප්රසව හා නාරිවේද වෛද්යවරයෙකු වෙත ගොස් සුදුසු ප්රතිකාර වලට යොමු විය යුතුයි. මුල් කාලයේදීම රෝගය හඳුනාගත් විට ඖෂධ ප්රතිකාර (පෙති හෝ එන්නත්) මඟින් සුව කළ හැකියි. නමුත් කල්ගතවී උදරය නෙරා එන මට්ටමේදී ප්රතිකාර සඳහා යොමු වූ විට ෆයිබ්රොයිඩ් ඉවත් කිරීමට ශල්යකර්මයක් කළ යුතුයි.
ශල්යකර්මයේ ස්වභාවය
ෆයිබ්රොයිඩ් ඉවත් කිරීමේ ශල්යකර්මය මයෝමෙක්ටමි (Myomectomy) ලෙස හැඳින්වෙනවා. විවෘත, හෝ ලැපරොස්කොපි සැත්කම යන කුමන හෝ ආකාරයකින් මෙය සිදු කළ හැකියි. ස්කෑන් පරීක්ෂණයේ ප්රතිඵල අනුව සැත්කම් ක්රමය තීරණය කිරීම වෛද්යවරයා විසින් සිදු කරනවා.
- විවෘත සැත්කම (Open myomectomy)
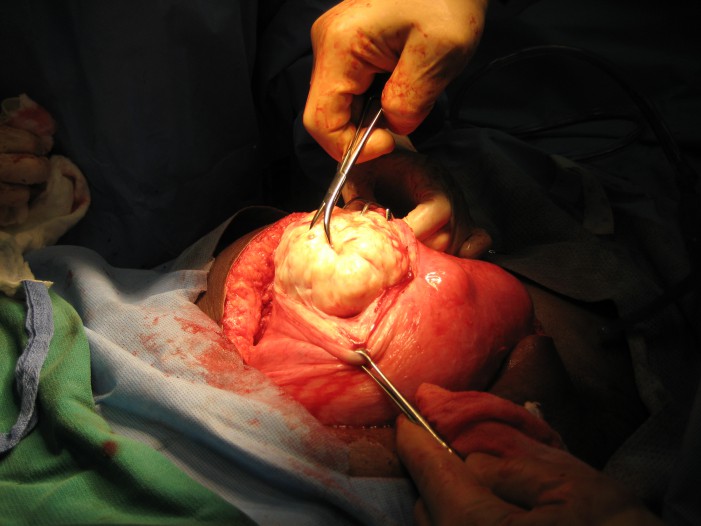
විවෘත සැත්කමක් කරන අවස්ථාවක් (cdn.fibroidsecondopinion.com)
මෙහිදී ෆයිබ්රොයිඩ් විශාල ප්රමාණයක් ඉවත් කිරීමේ හැකියාව ඇති නමුත් ශල්යකර්මය අතරතුර රුධිර වහනයට වැඩි අවධානමක් තිබෙනවා. පසුකාලීනව උදරයේ අනෙක් අවයව ගර්භාෂයට ඇලීමෙන් සංකූලතා ඇති වීමටත් හැකියි. මෙහිදී සැත්කමට පෙර, හදිසි අවශ්යතාවයකදී ගර්භාෂය ඉවත් කිරීමටත් කැමැත්ත දිය යුතුයි. මේ හේතු නිසා බොහෝ කාන්තාවන් විවෘත සැත්කමට බියක් දැක්වුවත් වර්තමානයේදී වෙනත් නවීන සැත්කම් ක්රම මඟින් ෆයිබ්රොයිඩ් ඉවත් කළ හැකියි.
- ලැපරොස්කොපි සැත්කම (Laparoscopic myomectomy)
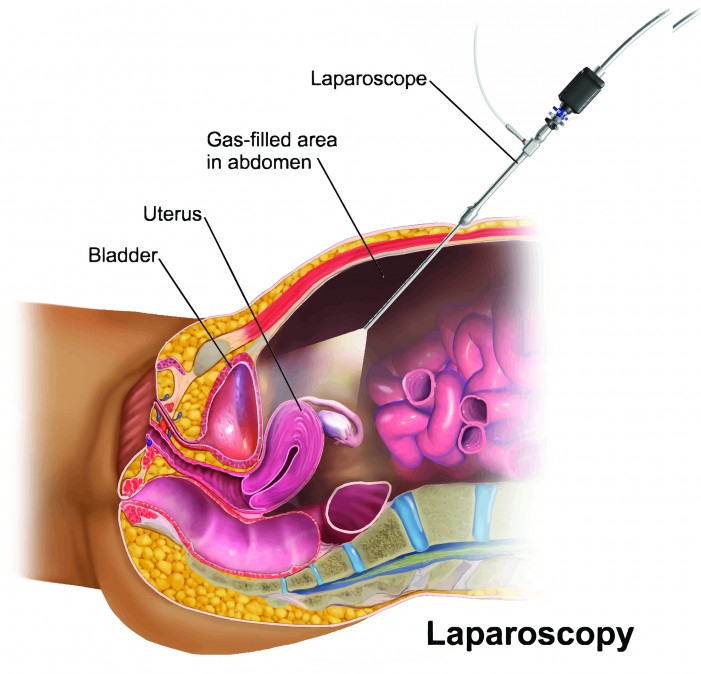
ලැපරොස්කොපි සැත්කම (Kidal)
මෙහිදී ඉතා කුඩා කැපුම් 3ක් හෝ 4ක් සිදු කරනවා. විශාලතම කැපුමේ ප්රමාණයත් සෙන්ටිමීටරයක් තරම් කුඩායි. ඒ කැපුම තුළින් සිහින් කැමරාවක් ගර්භාෂයට යොමු කර එයින් පෙනෙන දර්ශනය ආධාරයෙන් සැත්කම සිදු කරනවා.
සියුම් උපකරණ භාවිතයෙන් කෙරෙන සැත්කමක් නිසා ශරීරයේ අනෙක් කොටස් වලට සහ ගර්භාෂයට සිදුවිය හැකි හානිය අවම වෙනවා වගේම පිටවන රුධිර ප්රමාණයත් ඉතා අඩුයි. ඉවත් කරගන්නා ෆයිබ්රොයිඩ් කුඩා උපකරණයකින් සිහින් කොටස් බවට පත්කර කැපුම තුළින් යොමු කරන බටයකින් පිටතට ගන්නවා. සැත්කම අවසානයේදී කැපුම් සඳහා දියවන මැහුම් යොදන අතර මෙය රෝගීන්ට ඉතා පහසු සැත්කම් ක්රමයක්.
- හිස්ටරොස්කොපි සැත්කම (Hysteroscopy resection of fibroids)
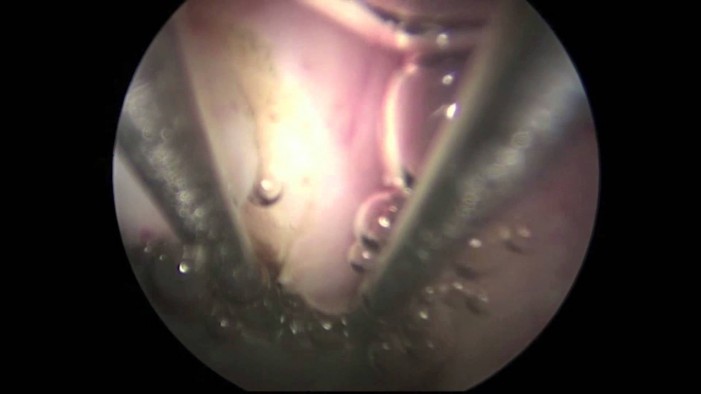
හිස්ටරොස්කොපි සැත්කම (i.ytimg.com)
ගර්භාෂ ඇතුළු බිත්තිය වෙත නෙරා ඇති කුඩා ෆයිබ්රොයිඩ නිසා සමහර කාන්තාවන්ට දරු ඵල පමාවීම හෝ නිතරම ගබ්සා වීම් සිදුවෙනවා. එවැනි අවස්ථාවක හිස්ටරොස්කොපි ක්රමයෙන් ෆයිබ්රොයිඩ ඉවත් කරන අතර උදරයේ කිසිදු කැපුමක් සිදු කරන්නේත් නැහැ. මෙහිදී ගැබ්ගෙල තුළින් කුඩා කැමරාවක් සහිත හිස්ටරොස්කොපි උපකරණය ගර්භාෂයට ඇතුළු කර ෆයිබ්රොයිඩ් ඉවත් කරනවා.
ශල්යකර්මයෙන් පසු රැකබලා ගැනීම
ශල්යකර්මයෙන් පසුත් සමහරවිට ගර්භාෂය තුළ නොපෙනෙන තරමේ ෆයිබ්රොයිඩ් තිබෙන්නට පුළුවන්. ඒ නිසා තවදුරටත් දරුවන් බලාපොරොත්තු නොවෙනවා නම් කළ යුතු හොඳම දෙය ගර්භාෂය සම්පූර්ණයෙන් ඉවත් කිරීමයි.

සැත්කමින් පසු රෝගියා හොඳින් රැකබලා ගැනීම ඉතාම වැදගත් (health.clevelandclinic.org)
සැත්කමෙන් පසු කැපුම් තුවාල සඳහා බෙහෙත් ගැල්වීම ඉතා ප්රවේශමෙන් සහ පිරිසිදුව කළ යුතු අතර කැපුම් ප්රදේශ වියළිව පවත්වාගත යුතුයි. නැත්නම් තුවාල පැසවීම සිදුවිය හැකියි. එසේම මාස තුනක්වත් ගතවන තෙක් රෝගියා බර ඉසිලීම සිදු නොකළ යුතුයි. එසේ වුවහොත් ගර්භාෂය රැඳි තිබූ පටක පහත්වීම හේතුවෙන් යෝනි මාර්ගය ඔස්සේ එම පටක සමඟම මුත්රාශය සහ ගුද මාර්ගයද පිටතට පැමිණිය හැකියි. මාස කිහිපයක් යනතෙක් පඩි නැගීමද නොකළ යුතුයි. මෙහිදී උදරය තෙරපෙන නිසා මැහුම් වලට අමතර ආතතියක් ඇතිවී පසුකාලීනව හර්නියා වැනි තත්ත්ව ඇතිවිය හැකියි. වෛද්යවරයා නියම කරන ආහාර සහ බෙහෙත්ද නිසියාකාරව ලබාගත යුතුයි.
Cover photo – d2ebzu6go672f3.cloudfront.net
මූලාශ්ර – www.alternativesurgery.com
www.vog.lk
dinamina.lk
www.danuma.lk








